- Die Infektion mit SARS-CoV-2 führt zu einer Atemwegserkrankung, die bei schweren Verläufen zu einem Lungenversagen führen kann. Es wird dann in der Regel notwendig, die Betroffenen invasiv zu beatmen.
- Parallel treten bei diesen Patienten häufig auch Komplikationen wie Lungenembolien oder Thrombosen in den Venen auf.
- Ob Lungenversagen und systemische Thromboseneigung bei COVID-19 miteinander verknüpft sind, war bisher unbekannt.
Die Lungengefäße von schwer erkrankten COVID-19 Patienten wiesen zahlreiche Thrombosen in kleinsten Blutgefäßen auf. Das ist das Ergebnis einer Arbeit, die in der Fachzeitschrift Circulation erschienenen ist. Das Team um die DZHK-Wissenschaftler Leo Nicolai, Alexander Leunig, Kami Pekayvaz und Konstantin Stark aus der Medizinischen Klinik und Poliklinik I (Kardiologie) am LMU Klinikum München konnte eine pathophysiologische Schnittstelle zwischen Veränderungen in den Lungengefäßen und thrombotischen Komplikationen aufdecken.
Auch im Herz und in der Niere konnten die Forscher derartige Gefäßverschlüsse feststellen. Die Thromben bestanden überwiegend aus Blutplättchen und aktivierten Entzündungszellen, sogenannten neutrophilen Granulozyten. Die dabei nachgewiesenen Verschlüsse entstehen dadurch, dass entzündliche Prozesse eine Aktivierung von Blutgerinnung und Blutplättchen auslösen, wodurch die Ausbreitung von Viren und Bakterien im Körper verhindert werden soll. Durch derartige Gefäßverschlüsse wird allerdings auch die Blutversorgung des Gewebes beeinträchtigt – was zum Lungenversagen beiträgt – und es entwickelt sich eine systemische Thromboseneigung.
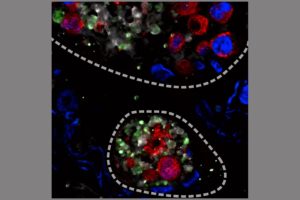
Die Forscher zeigten anhand multidimensionaler Fluoreszenz-Durchfluss-Analysen, dass im Blut beatmungspflichtiger COVID-19 Patienten mit Lungenversagen stark aktivierte neutrophile Granulozyten und Blutplättchen zu finden sind. Beide Zelltypen aktivieren sich wechselseitig, was letztlich zu Gefäßverschlüssen in der Lunge führt. Ein wesentlicher Bestandteil dieser Verschlussbildung sind sogenannte NETs (neutrophil extracellular traps). Diese netzartigen Strukturen aus DNA und Granulaproteinen der neutrophilen Granulozyten stabilisieren die Blutgerinnsel.
Dieser zunächst lokale Prozess in der Lunge hinterlässt auch im Blut seine Spuren, dort wird die Blutgerinnung generell stark aktiviert. Dies schlägt sich dann in einer erhöhten systemischen Thromboseneigung nieder.
„Diese Erkenntnisse tragen zu einem besseren Verständnis der pathophysiologischen Mechanismen bei COVID-19 bei“, sagt Konstantin Stark. „Die Immunothrombose ist ein vielversprechender Ansatzpunkt in der Prävention und Therapie des Lungenversagens sowie anderer thrombotischer Komplikationen bei COVID-19.“
Die Publikation wurde als Paper of the Month | August 2020 des DZHK ausgezeichnet.
Originalpublikation: https://www.ahajournals.org/doi/abs/10.1161/CIRCULATIONAHA.120.048488
Wissenschaftliche Ansprechpartner:
Dr. med. Leo Johannes Nicolai, Medizinische Klinik und Poliklinik I, LMU Klinikum München, Campus Großhadern, leo.nicolai(at)med.uni-muenchen.de
PD Dr. med. Konstantin Stark, Medizinische Klinik und Poliklinik I, LMU Klinikum München, Campus Großhadern, konstantin.stark(at)med.uni-muenchen.de